右側上顎洞内にドーム状で境界明瞭な不透過像が認められます。
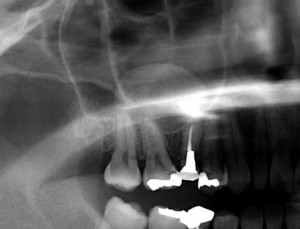 (粘液貯留嚢胞)
(粘液貯留嚢胞)
腺組織は副鼻腔では上顎洞に最も多く、漿粘液腺であり、上顎洞内粘液貯留嚢胞のみが唾液腺に由来しない貯留嚢胞である。
発生の機序は、歯の慢性炎症性刺激も誘因となるが、漿液腺や粘液腺の部分的閉塞から生じるという考えが主流です。
症状は無症状で、絶対的な治療の対象となる訳ではなく、大きくなって鼻閉感などの自覚症状がある場合など以外は経過観察とします。
右側上顎洞内にドーム状で境界明瞭な不透過像が認められます。
 (粘液貯留嚢胞)
(粘液貯留嚢胞)
腺組織は副鼻腔では上顎洞に最も多く、漿粘液腺であり、上顎洞内粘液貯留嚢胞のみが唾液腺に由来しない貯留嚢胞である。
発生の機序は、歯の慢性炎症性刺激も誘因となるが、漿液腺や粘液腺の部分的閉塞から生じるという考えが主流です。
症状は無症状で、絶対的な治療の対象となる訳ではなく、大きくなって鼻閉感などの自覚症状がある場合など以外は経過観察とします。
先日、若手の先生(勤務医)と接着(特にボンディング材)ついて話をしました。
ちなみに、その先生は、CRが脱離するケースが続いたので、ツー・ステップのボンディング材を使用したいが、勤務しているクリニックは、ワン・ステップのボンディング材を使用しているとのことでした。
私の考えでは、ワン・ステップのボンディング材だからと言って、臨床上で接着力が大きく劣るということではなく、しっかりポイントさえ抑えていれば良い材料だと思います。
「ワン・ステップのボンディング材は、ちょっと不安・・・」という先生方を含め、ワン・ステップのボンディング材の見逃しがちな「勘どころ」を再考したいと思います。
まず、よく振ってから出すこと。 例えるなら、サラダのドレッシングと一緒ですね。
そして、沢山の製品がありますが、ほとんどのワン・ステップのボンディング材は、まず使用直前に採取する(エタノール、アセトン含有)ことが大切。
よくアシスタントが便宜的に早い段階でボンディング材を用意していることがありますが、溶媒が飛んでしまうので、直前までは出しません。(Easy Bondは、あまり神経質になる必要はありません)
また、スポンジやマイクロブラシに直接ボンディング材を付けるのもNGです。
次に、窩洞全体に充分 脱灰作用が続くように、新しい液を何度も塗り足すように塗布します。
ボンディング材はコスト高ですが、ここはケチらずたっぷり塗布することがポイント(アセトンの揮発とエッチング力の低下の問題)
十分かつムラのない処理が決め手です。
エアブローの方法ですが、製品によってはエアブローに比較的影響されにくいものもありますが、接着成分を歯面に固着するのとボンディング材内の水を飛散、乾燥させるため、「中圧 → 強圧」でしっかりと時間を掛けてエアブローします。
しっかり水分を飛ばし切るかが重要なポイントです。
もちろん防湿が大切なのは言うまでもありませんし、各社製品の特徴を踏まえたポイントはありますが、ワン・ステップのボンディング材でもツー・ステップのボンディング材であっても、エッチング・プライミング・ボンディングのスリー・ステップであるのが接着の基本。
これを忘れてはいけません。
舌痛症は、器質的変化が認められないにもかかわらず、舌に慢性的な痛みやしびれ感を生じる病気であると定義されます。
その原因は、十分に解明されておらず、女性に多く、痛みの部位が移動するのが特徴です。
痛みの原因は、往々にして精神的な問題だと思われてしまう傾向にありますが、近年では、心因性の痛みよりも神経痛に近い、痛みを伝達し知覚する神経回路の障害が生じているためと考えられています。
ですから、睡眠不足や疲労などの体調不良によって神経回路に障害が出るため、症状に波があると考えると説明がつきます。
最も有効な治療法は、抗うつ薬を中心とした薬物療法で、不眠や不安を伴う場合は、睡眠導入薬や抗不安薬を併用。 抗うつ薬による治療で、1ヶ月後に約7割程度の患者で症状の改善が認められたデータもあります。
患者が歯科を受診した際、「舌が痛い」と言うだけでいきなり舌痛症を疑わず、まず舌に接触する修復物の不適合や破損、歯石付着など局所的な原因の除去を行うとともに、カンジダ症を疑います。
この場合、両側の口角炎が認められる場合が多いです。
舌痛症の場合には、心身症専門の医療機関への紹介と連携が必要となります。
舌背表面の一部に、灰白色の辺縁で縁取られた不規則な模様が認められます。
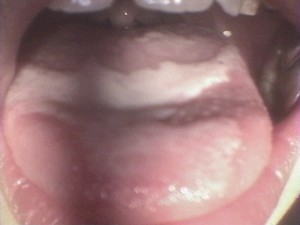 (地図状舌)
(地図状舌)
小児や若い女性に多く見られ、地図様の模様の形と位置は日によって様々に変化し、多くは半年以上に渡り出たり消えたりを繰り返します。
自覚症状はほとんどなく、あっても舌が少ししみる程度ですが、溝状舌を併発することも多く、その様な場合には、溝の内部や底部が不潔な状態で炎症を起こし、味覚に障害が出ることもあります。
原因は不明ですが、一般的にビタミンBの不足やストレスが関係していると言われており、規則正しい生活の指導と対症療法がメインです。
ビスフォスフォネート(BP) は骨粗鬆症治療の第1選択薬であり、その他にもガン患者や骨量が減少する疾患に対して有効な治療法として使用されている。
近年、ビスフォスフォネート製剤を投与されている患者が抜歯などの侵襲的歯科治療を受けた後に、顎骨壊死(Bisphosphonate-Related Osteonecrosis of the Jaw:BRONJ) が発生し、その関連性を示唆する報告が相次いでいるのは周知の通りであるが、発生頻度や病態に関する情報や知識などが正確に行き渡っておらず、発生機序が不明で予防法や対処法も確立されていないために混乱を招いているため、いま一度整理したい。
BP製剤に関する骨壊死が顎骨のみに発生する理由として、顎骨には他の骨(長管骨や頭蓋骨など)には見られない下記のような特徴があり、それらがBRONJの発生に関連すると考えられる。
1)口腔内の感染源は、上皮と歯の間隙から顎骨に直接到達しやすい。
2)咀嚼などによって口腔粘膜は損傷を受けやすく、口腔粘膜の損傷による感染がその直下の顎骨に波及する。
3)口腔内には感染源である800種以上の口腔内細菌が常在する。
4)下顎骨は上顎骨に比べ、皮質骨が厚く緻密であるためBPの蓄積量が多くなり、また、骨のリモデリングも活発であるため、BRONJの発生は下顎骨に発症しやすいと推察される。
5)歯性感染症(う蝕、歯周病、根尖病巣など)を介して顎骨に炎症が波及しやすい。
6)抜歯などの侵襲的歯科治療により、顎骨は直接口腔内に露出して感染を受けやすい。
正確な発生頻度は不明であるが、注射用BP製剤投与患者におけるBRONJの発生は、経口BP製剤投与患者におけるBRONJの発生に比べてその頻度が高いことが、欧米の調査報告により知られている。
また、BP製剤の窒素含有の有無や投与方法により異なり、窒素を含有する注射用BP製剤であるゾレドロン酸(商品名:ゾメタ)投与患者におけるBRONJの発生頻度が最も高い。
BRONJの臨床所見としては、骨露出、骨壊死、疼痛などであるが、中でも下唇を含むおとがい部の知覚異常(Vincent 症状)は、骨露出よりも前に見られる初期症状であるとされている。
BP製剤投与患者の侵襲的歯科治療後にドライソケットが見られた場合は、BRONJに進展する可能性がある。
BORNJ発生のリスクファクターは、前述したとおり、BP製剤の窒素含有の有無や投与方法によるもの。
抜歯などの骨への侵襲的歯科治療や口腔衛生状態の不良などの局所的ファクターや免疫機能低下などによる全身的ファクター。
その他の要因として、喫煙はBRONJの発生頻度を高めるとともに予後不良因子でもある。
BP製剤の休薬・再開に関しては、現在のところ、侵襲的歯科治療を行うことの是非について明らかな見解は得られていない。一方、BP製剤の休薬がBRONJの発生を予防するという明らかな臨床的EBMも得られていない。
そこで、注射用BP製剤投与中の患者に対しては、BRONJの発生のリスクと歯科治療効果を勘案し、原則的にBP製剤を継続して、侵襲的歯科治療は出来る限り避けることが望ましいと思われる。
経口BP製剤投与中の患者に対しては、侵襲的歯科治療を行うことについて、投与期間が3年未満で、他にリスクファクターが無い場合はBP製剤の休薬は原則として不要であり、口腔清掃後侵襲的歯科治療を行っても差し支えないと考える。
しかし、投与期間が3年以上、あるいは、3年未満でもリスクファクターがある場合には、判断が難しく、処方医と歯科医で主疾患の状況と侵襲的歯科治療の必要性を踏まえた対応を検討する必要があると考える。
上顎臼歯部、特に大臼歯部は歯根尖が上顎洞無いに突き出ており、同底部との間に骨がない事がある。
この様な場合、抜歯後にしばしば抜歯窩が上顎洞内と交通する。
術前にX線写真を撮影し、歯根尖が上顎洞内に突き出ているかどうかを確認しておくことは勿論であるが、もし、上顎洞との交通が疑われる場合、抜歯後に視診にて確認するか、頬を膨らませてもらうと良い。
上顎洞との交通が小さければ自然閉鎖する可能性が高いので、抜歯窩をスポンゼル等で塞ぐが、直径約5mm以上となる交通の場合は、頬側の粘膜骨膜弁挙上し、骨膜に減張切開を加え抜歯窩を縫合閉鎖する。
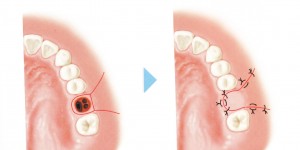
ちなみに、口蓋弁を用いる手技もあるが、口蓋部の創面を保護する必要があるのでサージカルプレートを予め用意する必要がある。
上顎8番の水平埋伏の抜歯をした下の写真のケースでは、直径5mm以下の交通であったため、抜歯窩内にテルプラグを入れ閉鎖し、テルプラグが抜歯窩から抜けないように縫合し終了した。
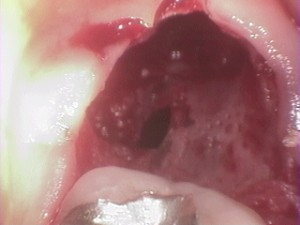
粘液嚢胞は、小唾液腺のあるところであればいずれの部位でも発症しうるものであり、下口唇の口角側に集中しますが、舌尖部下面にも比較的よく好発をします。
前舌腺に関連したもので、ブランディン・ヌーン嚢胞(Blandin-Nuhn嚢胞)とも呼ばれます。
治療は、嚢胞の大きさによって全摘もしくは開窓とします。
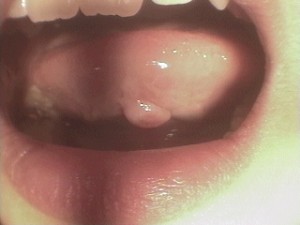 (口腔内)
(口腔内)
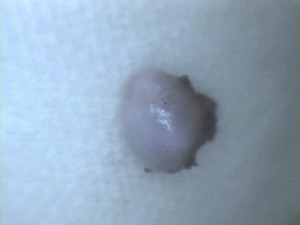 (全摘出)
(全摘出)
舌背表面に多数の溝が認められます。
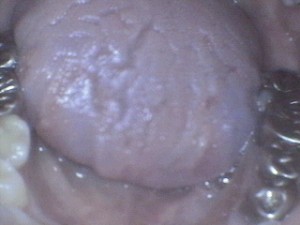 (溝状舌)
(溝状舌)
溝の深さ、位置、形の程度は色々で、一定したものはありません。
自覚症状はなく、味覚も障害されないことが多いですが、溝の内部や底部は不潔になりやすく炎症が起こることがあり、この場合には味覚に障害が出ることもあります。
また、地図状舌と併発することがあります。
原因は不明ですが、全身疾患の局所症状による後天性のものなどや先天的なものとがあり、通常、治療の必要はありませんが、炎症を起こしている場合は、うがい薬や口腔用軟膏の使用、ブラシによる清掃によって多くの場合改善します。
自己診断で、舌ガンのような重大な異常ではないかと疑って来院される方もいます。
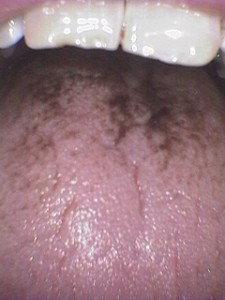 (黒毛舌)
(黒毛舌)
黒毛舌(こくもうぜつ)は、糸状乳頭の角化が著しく亢進して、舌背に毛が生えているように見える状態で、多くの場合黒色ないしは褐色です。
黒色になる原因は、カンジダが増えた結果として硫黄化合物が生じ、これと血液中のヘモグロビンが結びついて黒色になると考えられています。
たばこや飲食物などによって着色を見ることもありますが、この原因の多くは、抗菌剤やステロイド剤の長期投与により、口腔細菌叢に変化(菌交代現象)が起こるためで、抗菌剤の使用をやめれば自然と消失することが多いものです。
口腔カンジダ症が原因の場合は、抗真菌剤の軟膏を処方します。
舌ブラシは使用してもかまいませんが、あまり強くやり過ぎないように注意が必要です。
この方の場合、たばこ(ヘビースモーカー)と服用している薬剤の2つが原因でした。
「口内炎が出来た?!」と受診される患者様の中で、診察してみると「粘液嚢胞」であることが臨床でよくあります。
小唾液腺のあるところであれば、いずれの部位でも発症しうるもので、唾液腺の流出機能障害によって生ずる粘膜下の粘液貯留現象で本症が発症します。
受診頻度でみる限り、およそ10代までの若年層に多く、好発部位は、下口唇の口角側に集中して多く、時には舌下部、頬粘膜部にも見受けられます。
今までの臨床経験で1cmを超えたものを経験したことはありません。
大きさとしては大抵、直径約5mm程度が多いと思います。
その理由として、機械的刺激によって容易に破裂してしまうため、そこまで大きくなるに至らないから?!と思います。
治療は切除が基本ですが、大切なのは原因となっている小唾液腺の除去で、内容液を排出させただけではほとんどが再発してきます。
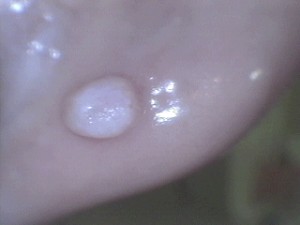
(処置前) 8歳男児 左下3番相当部下口唇
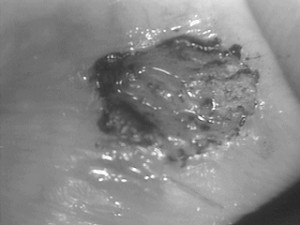 (エグイのであえて白黒)
(エグイのであえて白黒)
(処置後)CO2レーザーにて切除 (出血無し)
ところで、インプラントの2次オペなどにもCO2レーザーを使用していますが、出血もほとんどなく、粘膜の角化や治癒の促進にも有用。
レーザー様様です。